- info@osteomag.fr

 Quelle est la place de l’ostéopathe dans la prise en charge partagée des radiculalgies ? Les réponses lors du 3e congrès de l’école d’ostéopathie biomécanique Ostéobio. Avec une invitée de marque : l’ostéopathie anglaise. So british !
Quelle est la place de l’ostéopathe dans la prise en charge partagée des radiculalgies ? Les réponses lors du 3e congrès de l’école d’ostéopathie biomécanique Ostéobio. Avec une invitée de marque : l’ostéopathie anglaise. So british !L’ostéopathe magazine était présent à Cachan (94) les 10 et 11 avril derniers pour couvrir la 3e édition du congrès de l’école d’ostéopathie biomécanique Ostéobio. L’ostéopathie anglaise y était l’invitée d’honneur pour partager son expérience sur le sujet. À commencer par Stephen Tyreman, ostéopathe, doyen de la British School of Osteopathy et docteur en philosophie. Avant de répondre à la question de place de l’ostéopathie dans le monde de la santé, il nous propose d’explorer de nouveaux concepts. Loin des évidences et d’une globalité trop générale, le rôle de toute thérapie est de reconnecter l’intériorité d’un patient avec son environnement. Ainsi, précise ce dernier, « le toucher de l’ostéopathe rassure et reconnecte la personne avec son environnement ». Il s’agit donc de repositionner l’ostéopathie dans le modèle biomédical actuel. Un modèle à l’encontre duquel Stephen Tyreman émet 3 critiques principales :
1- Il se concentre sur des processus physiologiques
2- Il est dépendant du langage
3- Son diagnostic est basé sur l’identification d’agents causaux de manière linéaire, par la recherche d’une cause à effet
Stephen Tyreman identifie également les limites de ce modèle: « il ne traite pas bien les malades chroniques, la multimorbiddité car il se concentre sur une maladie à la fois et appréhende mal la complexité du vivant. La complexité caractérise en effet des situations où il n’est pas possible de prédire les résultats. C’est le cas lorsque les symptômes ne sont pas corrélés à une maladie. Soit 80 % des affections musculosquelettiques ».
 « Quelle est la différence entre organisme et mécanisme et comment envisager la santé humaine ? » s’est ensuite demandé Stephen Tyreman. Il trouve des éléments de réponse à travers le concept d’intériorité de l’homme et notamment le concept d’Umwelt (monde propre) de Jakob von Uexküll, biologiste et philosophe allemand. Nous n’avons pas un accès direct au monde extérieur. Nos sens nous servent d’intermédiation et nous interprétons donc ce que nous percevons. Une interprétation qui dépendra de notre histoire et de ce que nous en avons retenu. Ce qui est important, c’est donc le lien entre intérieur et extérieur. Le modèle biomédical se concentre lui sur la cause et l’effet. Si chacun se définit par rapport à un Umwelt spécifique, qu’elle est donc la référence pour définir le bien et le mal, le normal et l’anormal, la santé et la maladie, etc.
« Quelle est la différence entre organisme et mécanisme et comment envisager la santé humaine ? » s’est ensuite demandé Stephen Tyreman. Il trouve des éléments de réponse à travers le concept d’intériorité de l’homme et notamment le concept d’Umwelt (monde propre) de Jakob von Uexküll, biologiste et philosophe allemand. Nous n’avons pas un accès direct au monde extérieur. Nos sens nous servent d’intermédiation et nous interprétons donc ce que nous percevons. Une interprétation qui dépendra de notre histoire et de ce que nous en avons retenu. Ce qui est important, c’est donc le lien entre intérieur et extérieur. Le modèle biomédical se concentre lui sur la cause et l’effet. Si chacun se définit par rapport à un Umwelt spécifique, qu’elle est donc la référence pour définir le bien et le mal, le normal et l’anormal, la santé et la maladie, etc.
Et si les ostéopathes en affirmant être centrés sur la personne pensent se distinguer de ce modèle biomédical qui caractérise la médecine occidentale, ils se trompent. Au lieu de s’attaquer à la pathologie, ils renforcent les capacités du corps à s’auto guérir. Est-ce différent du modèle biomédical ou est-ce juste un autre niveau de traitement ? La médecine propose un remède externe (médicament, chirurgie, etc.). Pour l’ostéopathie, tout est interne. Mais est-ce que proposer un traitement à partir des défenses intérieures plutôt que par une action externe est vraiment différent ? « Le traitement ostéopathique se centre autant sur les remèdes que la médecine. Nous devons donc également prendre pour nous les critiques du modèle biomédical » répond Stephen Tyreman. « Pour nous distinguer réellement, il nous faut une méthodologie qui reconnait conjointement l’existence de l’organisme et du milieu et qui considère le lien entre les deux. Il nous faut une approche multifactorielle et rationnelle, différente de l’ostéopathie pratiquée depuis 100 ans : déterministe, structurelle, unicausale et linéaire ».
Retrouvez les analyses de Stephen Tyreman dans notre reportage sur l’écologie de la santé.
 Après ces réflexions tournées vers l’avenir, le pragmatisme anglais a repris ses places avec l’intervention de Charles Peers, ostéopathe et praticien hospitalier du National Health Service (NHS). Il a présenté l’exemple de l’intégration de l’ostéopathie dans le département pluriprofessionnel de prise en charge des douleurs lombaires de Plymouth (Angleterre). Ce service fonctionne depuis 15 ans. Il s’est développé grâce à la démonstration de l’efficacité de l’intégration des ostéopathes dans une équipe composée de médecins, praticiens en thérapie cognitivo-comportementale et kinésithérapeutes. Pour y parvenir, il a fallu persuader les services hospitaliers non seulement de l’efficacité de l’ostéopathie, mais aussi qu’elle était la meilleure candidate pour ce service des douleurs lombaires. Car pour faire leur choix, les hôpitaux anglais ont recours à la mise en concurrence de projets de soins. Charles Peers a donc proposé une offre de soin pluridisciplinaire centrée sur l’ostéopathe. C’est le projet SENTINEL. Il a fallu déterminer un budget, adopter et tester des guidelines, planifier des audits rigoureux, contrôler les couts et démontrer l’efficacité économique et clinique. « L’audit est la clé de ce succès et depuis 15 ans, nous consacrons 4 à 5 jours chaque année pour évaluer nos résultats. Car pour s’intégrer et nous différencier, il faut démontrer notre efficacité. Évaluer les coûts et montrer notre rentabilité. Il faut montrer notre consultation a permis d’économiser de l’argent. Le marketing a été très important dans ce projet » explique Charles Peers. Comment fonctionne ce service ? Depuis le triage des patients, la réorientation vers le thérapeute le mieux indiqué et l’évaluation des traitements, tout un circuit thérapeutique a été mis en place. Nous vous présenterons les détails de ce service dans un prochain reportage.
Après ces réflexions tournées vers l’avenir, le pragmatisme anglais a repris ses places avec l’intervention de Charles Peers, ostéopathe et praticien hospitalier du National Health Service (NHS). Il a présenté l’exemple de l’intégration de l’ostéopathie dans le département pluriprofessionnel de prise en charge des douleurs lombaires de Plymouth (Angleterre). Ce service fonctionne depuis 15 ans. Il s’est développé grâce à la démonstration de l’efficacité de l’intégration des ostéopathes dans une équipe composée de médecins, praticiens en thérapie cognitivo-comportementale et kinésithérapeutes. Pour y parvenir, il a fallu persuader les services hospitaliers non seulement de l’efficacité de l’ostéopathie, mais aussi qu’elle était la meilleure candidate pour ce service des douleurs lombaires. Car pour faire leur choix, les hôpitaux anglais ont recours à la mise en concurrence de projets de soins. Charles Peers a donc proposé une offre de soin pluridisciplinaire centrée sur l’ostéopathe. C’est le projet SENTINEL. Il a fallu déterminer un budget, adopter et tester des guidelines, planifier des audits rigoureux, contrôler les couts et démontrer l’efficacité économique et clinique. « L’audit est la clé de ce succès et depuis 15 ans, nous consacrons 4 à 5 jours chaque année pour évaluer nos résultats. Car pour s’intégrer et nous différencier, il faut démontrer notre efficacité. Évaluer les coûts et montrer notre rentabilité. Il faut montrer notre consultation a permis d’économiser de l’argent. Le marketing a été très important dans ce projet » explique Charles Peers. Comment fonctionne ce service ? Depuis le triage des patients, la réorientation vers le thérapeute le mieux indiqué et l’évaluation des traitements, tout un circuit thérapeutique a été mis en place. Nous vous présenterons les détails de ce service dans un prochain reportage.
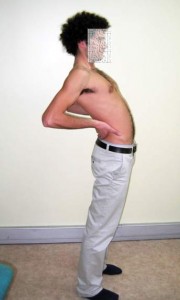
La prise en charge des radiculalgies a été abordée sous l’angle de vue de différents thérapeutes. À commencer par la vision du kinésithérapeute. Arnaud Cérioli, kinésithérapeute, a d’abord rappelé que le nombre de kinésithérapeutes en France était de 70 000. Leur intervention soumise à la prescription médicale est composée d’actes passifs et de techniques actives. Le renforcement musculaire est fondamental dans les cas des radiculalgies chroniques et l’approche masso‐kinésithérapique de la sciatalgie s’articule autour de 3 étapes :
1‐ Phase de « libération tissulaire » qui s’intéresse tout particulièrement au tissu neuro‐ méningé, ainsi qu’à l’éventuelle protrusion discale et à l’obstruction dégénérative possible des trous de conjugaison. Cette stratégie est basée sur des techniques de mise en tension neurale, de mobilisation en extension lombale et en position dite de « rouleau lombaire »
2‐ Phase de « renforcement musculaire » notamment chez le radiculalgique chronique visant à restaurer tout particulièrement l’endurance du plan spinal par des exercices gymniques intensifs.
3‐ Phase de « maintien des acquis » basée sur une stratégie « d’éducation à la santé » comportant des exercices d’autotraitement type « école du dos », mais aussi de restauration de la confiance par le mouvement actif. L’éducation thérapeutique à travers la compréhension de l’anatomie humaine, la limitation de la culpabilisation et l’arrêt du catastrophisme (notion de débit-crédit) sont autant d’éléments qui contribueront à une meilleure guérison.
De nombreux protocoles de renforcement musculaire existent, mais Arnaud Cérioli a insisté sur l’approche McKenzie pratiquée en France depuis 2000. C’est l’approche la mieux documentée et la plus validée dans la prise en charge des radiculalgies. Son protocole de test et de traitement est basé sur la réponse symptomatique. Elle s’appuie également sur le principe de non-corrélation entre imagerie et symptôme. Le patient est testé par des mouvements répétés d’extension assez technique et le thérapeute s’intéressera au paramètre de centralisation symptomatique. L’extension ramène le disque vers l’avant. S’il n’y a pas de réelle amélioration par l’extension, il faut créer des inclinaisons du rachis par mobilisation du bassin. La douleur doit se centrer sur l’axe rachichdien et ne pas se périphériser. Sinon, il faut arrêter ce protocole. La méthode nécessite une autoprise en charge avec un rythme de 150 répétitions/jour.
 Traiter les radiculalgies par la pose d’orthèses plantaires est également une option thérapeutique. Fanny Sponton, podologue, nous a expliqué comment. D’un point biomécanique, le pied est à l’origine de la chaine musculaire fermée. Un dysfonctionnement du membre inférieur conduirait à des pathologies de l’appareil locomoteur en situation de vie quotidienne et lors d’activités sportives. Les publications scientifiques portant sur les orthèses plantaires sont rares. Fanny Sponton a cité l’étude menée par Kapandji en 1996 qui mettait en évidence un lien biomécanique entre l’alignement du pied et celui du membre inférieur. Si un dysfonctionnement du membre inférieur est constaté lors de la marche, alors le modèle global sera dit « pathomécanique ». Il est donc possible, avec des semelles orthopédiques mécaniques, de prévenir ou soulager les lombo-radiculalgies. Il faut savoir qu’il existe deux types de semelles. Les semelles proprioceptives d’abord. Elles font référence au tonus musculaire qui fixera l’individu dans une attitude d’ensemble. Il faudra anticiper une réponse posturale d’adaptation. Ce sont des éléments de 3 mm d’épaisseur. Les semelles mécaniques ensuite. Ce sont les plus employées. Elles permettent de corriger les troubles statiques et de réduire les déformations. Elles traitent les phénomènes douloureux du pied, du membre inférieur et du rachis.
Traiter les radiculalgies par la pose d’orthèses plantaires est également une option thérapeutique. Fanny Sponton, podologue, nous a expliqué comment. D’un point biomécanique, le pied est à l’origine de la chaine musculaire fermée. Un dysfonctionnement du membre inférieur conduirait à des pathologies de l’appareil locomoteur en situation de vie quotidienne et lors d’activités sportives. Les publications scientifiques portant sur les orthèses plantaires sont rares. Fanny Sponton a cité l’étude menée par Kapandji en 1996 qui mettait en évidence un lien biomécanique entre l’alignement du pied et celui du membre inférieur. Si un dysfonctionnement du membre inférieur est constaté lors de la marche, alors le modèle global sera dit « pathomécanique ». Il est donc possible, avec des semelles orthopédiques mécaniques, de prévenir ou soulager les lombo-radiculalgies. Il faut savoir qu’il existe deux types de semelles. Les semelles proprioceptives d’abord. Elles font référence au tonus musculaire qui fixera l’individu dans une attitude d’ensemble. Il faudra anticiper une réponse posturale d’adaptation. Ce sont des éléments de 3 mm d’épaisseur. Les semelles mécaniques ensuite. Ce sont les plus employées. Elles permettent de corriger les troubles statiques et de réduire les déformations. Elles traitent les phénomènes douloureux du pied, du membre inférieur et du rachis.
En podologie, le traitement sera essentiellement étiologique et non symptomatique. Les orthèses plantaires seront efficaces en phases statique et dynamique. Pour un traitement optimal des radiculalgies, le port de semelle doit s’accompagner d’une prise en charge médicale et paramédicale complémentaire. Si l’ostéopathe ou un autre professionnel de santé est consulté en première intention, il pourra diriger son patient vers un podologue :
– face à une récidive de radiculalgie
– s’il détecte les anomalies suivantes en prévention des récidives : un trouble statique unilatéral du pied, du genou, de la hanche réductible, des troubles statiques bilatéraux importants et réductibles, une inégalité de membre inférieur vraie.

Autre acteur plus méconnu de la prise en charge des radiculalgies : la sage-femme. Christelle de Stefano, sage-femme, nous a présenté le périmètre d’action de la sage-femme pour les soulager et éventuellement les traiter. Les radiculalgies rencontrées par la sage-femme sont circonscrites à la grossesse et au post-partum plus ou moins immédiat. Les plus fréquentes sont les pudendalgies et les sciatalgies, ainsi que le canal carpien. Le syndrome d’Alcock est une compression du nerf pudendal (ou honteux) qui peut être étiré lors de l’accouchement par voie basse. Les signes cliniques sont souvent unilatéraux : décharges électriques, sensations de brûlure, douleur vaginale, du sphincter anal avec sensation de corps étranger. Ces signes sont majorés en position assise par appui sur les ischions.
Les lombo-sciatalgies sont très fréquentes dans la pratique de la sage-femme. 45 % des patientes pendant la grossesse et 25 % en post-partum. Elles sont dues à une augmentation de la lordose lombaire en raison du déplacement du centre de gravité par l’utérus gravide, une prise de poids (en moyenne 12 kg) et une hyperlaxité ligamentaire entrainée par la sécrétion de relaxine et d’œstrogènes. La sage-femme observe également des méralgies paresthésiques (compression du nerf fémoro-cutané par le ligament inguinal). La patiente se plaint de fourmillements, de brûlures et de douleurs à la face externe de la cuisse. Elles sont provoquées par l’hyperlordose lombaire et l’hyperflexion de la hanche pendant l’accouchement. Son évolution est favorable et spontanée après l’accouchement. Enfin, il est également possible de voir des syndromes du canal carpien apparaître au cours de la grossesse. Cette compression du nerf médian au niveau du rétinaculum des fléchisseurs concerne 2 à 35 % des parturientes et apparaît surtout au 3e trimestre. Cliniquement, cela se traduit par des paresthésies à recrudescence nocturne et au réveil. Sans antécédents, l’étiologie liée à la grossesse est d’origine hormonale.
L’arsenal thérapeutique de la sage-femme est très large. Antalgiques de 1er, 2e et 3e palier, homéopathie, ceinture de soutien de maternité, coussin d’allaitement et de maternité, eutonie (pratique corporelle élaborée au Danemark basée sur l’écoute du corps et l’encrage au sol), travail postural (exercices d’étirements pour lever les compressions nerveuses), k-taping, swiss-ball, neurostimulation transcutanée et acupuncture.
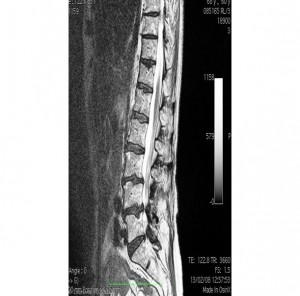
La place du rhumatologue est bien évidemment majeure dans la prise en charge des radiculalgies. Frank Simon, rhumatologue depuis 1962, nous explique que dans sa discipline, ce qui est difficile, c’est le phénotype de la maladie. Sa présentation s’est focalisée sur la sciatique discale, la sciatique aiguë classique survenant suite à des accidents de lumbago. Les radiculalgies d’origine disco-vertébrale représentent un motif considérable de consultation, aussi bien en exercice libéral qu’en milieu hospitalier. Au niveau lombaire la plus fréquente est la sciatique de topographie S1 ou L5. L’étiologie retenue est, dans 80 % à 90 % des cas, un conflit disco radiculaire mécanique. En particulier une hernie discale. La plupart des sciatiques guérissent dans un délai de 6 à 12 semaines grâce à un traitement médical conservateur associant des solutions non pharmacologiques à des antalgiques, des anti-inflammatoires, des infiltrations de corticoïdes (épidurales, foraminales ou par le hiatus sacro-coccygien). Les nucléolyses, par chymopapaîne ou corticoïdes, sont abandonnées. Une solution chirurgicale s’impose dans moins de 10 % des cas. Elle est réalisée par un neurochirurgien ou un chirurgien orthopédiste. Les indications sont : les sciatiques hyperalgiques, les sciatiques parésiantes avec une cotation égale ou inférieure à 3 et dont la parésie s’aggrave malgré le traitement et le syndrome de la queue de cheval. La cruralgie L3 ou L4 est souvent d’origine disco-vertébrale. Dans 20 à 30 % des cas elle peut‐être d’origine secondaire : diabète, spondylodiscite, neurinome, métastase, etc. La névralgie cervico-brachiale ne peut pas être considérée comme « la sciatique du membre supérieur ». Sa physiopathologie est plus complexe et discutée, avec un conflit mécanique avec le disque et l’uncus. Elles s’améliorent, habituellement, dans un délai de 4 à 8 semaines. Le traitement est essentiellement médical : le plus souvent, en l’absence de contre-indication, par une cure de 6 à 8 jours de corticothérapie per os : 0,5 mg /kg/24h de prednisone (Cortancyl). Une intervention chirurgicale est exceptionnelle.
La rhumatologie est une technique clinique basée sur un interrogatoire et un examen clinique. L’imagerie seule n’est pas suffisante pour prendre une décision. 20 % des sujets normaux ont en effet une hernie discale à l’imagerie et un malade ayant guéri naturellement d’une sciatique aura la même image à l’IRM. La décision sera d’abord basée sur les signes cliniques, l’EVA, l’imagerie concordante, les facteurs personnels et les considérations socioéconomiques du patient, l’expérience du praticien et l’acceptation du patient pour l’intervention chirurgicale le cas échéant.
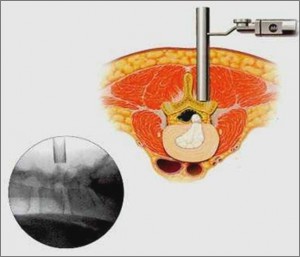
Pour illustrer les propos de Frank Simon, Philippe Pencalet, neurochirurgien et chef de service de neurochirurgie à l’hôpital européen (Paris), a présenté l’abord chirurgical des radiculalgies. La douleur radiculaire (névralgie cervico-brachiale ou sciatique) est fréquente en pratique clinique. L’étiologie discale, la plus souvent retrouvée, doit être confirmée par l’imagerie cervicale ou lombaire. Il est important de ne pas méconnaître les diagnostics différentiels comme les triggers points. Les critères retenus pour une indication chirurgicale sont : une bonne corrélation radioclinique ainsi que la résistance à un traitement médical complet. Au niveau cervical, la technique consiste en une microdiscectomie par voie antérieure, permettant la levée du conflit disco-radiculaire. Une arthrodèse (cage) ou une arthroplastie (prothèse discale) sont associées. Au niveau lombaire, par voie postérieure, l’intervention en condition microchirurgicale permet la libération de la racine du nerf sciatique par l’ablation de la hernie discale. Dans le canal lombaire étroit, un recalibrage bilatéral du canal par laminectomie est nécessaire. Dans les cas de spondylolisthésis (L4-L5 arthrosique le plus fréquent ou L5-S1 par lyse isthmique), la décompression radiculaire doit être associée à une arthrodèse afin de stabiliser le glissement vertébral.
Dans la douleur radiculaire, cervicale ou lombaire, les résultats de la chirurgie sont excellents (90 % de soulagement définitif) quand les indications sont bien posées et que la prise en charge est complète. Idéalement au sein d’une structure pluridisciplinaire. Les techniques mini-invasives permettent de protéger les muscles et d’éviter les cicatrices. Elles sont moins traumatisantes et permettent un lever à la 4e heure après l’intervention. L’hospitalisation dure ainsi en moyenne 2,5 jours et la reprise du travail est possible en moyenne au 17e jour.
 Ce congrès aura su nous interroger sur la juste position de l’ostéopathie dans le monde médical. Ainsi que sur sa place auprès du patient. La collaboration entre les différentes professions de santé est évidente… quand la bonne volonté est volontaire. Dans la réalité, les champs de compétences se chevauchant, la prise en charge partagée sera plus compliquée à mettre en œuvre.
Ce congrès aura su nous interroger sur la juste position de l’ostéopathie dans le monde médical. Ainsi que sur sa place auprès du patient. La collaboration entre les différentes professions de santé est évidente… quand la bonne volonté est volontaire. Dans la réalité, les champs de compétences se chevauchant, la prise en charge partagée sera plus compliquée à mettre en œuvre.
Si l’exemple britannique d’intégration de l’ostéopathie au sein de l’hôpital séduit, il faut le replacer dans un contexte législatif qui reconnait réellement la profession d’ostéopathe dans ce pays. Ce qui n’astreint pas les ostéopathes anglais à évaluer constamment leur résultat pour se mettre en concurrence avec les autres disciplines. La concurrence thérapeutique du modèle britannique serait-elle une opportunité pour l’ostéopathie ? De l’autorégulation keynésienne des marchés au principe ostéopathique d’autoguérison, finalement, tout est dans la dose.